Quando un anziano inizia a confondersi, diventa agitato o sembra semplicemente "diverso" da un giorno all’altro, molti pensano che sia il naturale progresso della vecchiaia. Ma spesso non lo è. Spesso è delirio indotto dai farmaci - una condizione acuta, pericolosa e soprattutto evitabile. Negli Stati Uniti, colpisce circa il 20% degli over-65 ricoverati in ospedale. In Svizzera, dove la popolazione anziana cresce rapidamente, il problema è altrettanto grave. Eppure, la maggior parte dei casi non viene riconosciuta. Perché? Perché i segnali sono sottili, e i farmaci che li causano sono spesso prescritti con buone intenzioni.
Cosa è il delirio indotto dai farmaci?
Il delirio non è demenza. Non è lenta, non è progressiva. È improvviso. Cambia in poche ore o giorni. Una persona che fino a ieri era lucida, riconosceva i familiari, rispondeva alle domande, ora è disorientata, confusa, o peggio: completamente apatica. Può parlare di cose che non esistono, o non riconoscere nemmeno la propria stanza. E la peggior parte? Spesso è causato da farmaci che si credevano sicuri.
Il delirio si presenta in tre forme: iperattivo (aggressivo, agitato, urla), ipocinetico (silenzioso, distante, stanco) e misto. Ma qui sta il tranello: l’80% dei casi negli anziani è ipocinetico. Non urla. Non si muove. Sembra solo “depresso” o “stanco della vecchiaia”. Ecco perché viene ignorato. Ecco perché muoiono più spesso.
I farmaci più pericolosi
Non tutti i farmaci sono uguali. Alcuni hanno un potere silenzioso, ma letale, per il cervello degli anziani. I principali colpevoli sono:
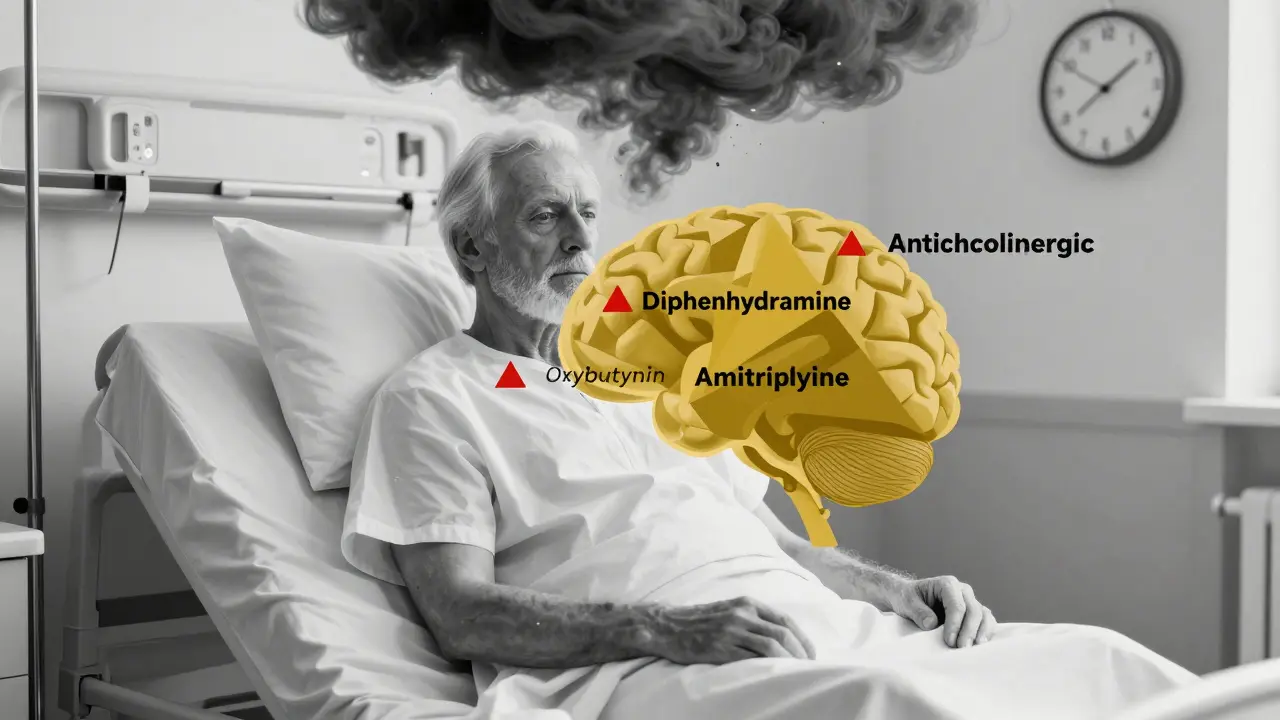
- Farmaci anticolinergici: bloccano l’acetilcolina, un neurotrasmettitore fondamentale per la memoria e l’attenzione. Tra questi: diphenhydramine (Benadryl), oxybutynin (per la vescica), amitriptyline (per il dolore o la depressione), e persino alcuni antistaminici da banco. Ogni unità in più di “carico anticolinergico” aumenta la gravità del delirio dell’80%. Chi assume tre o più di questi farmaci ha un rischio 4,7 volte più alto.
- Benzodiazepine: lorazepam, diazepam, clonazepam. Usate per ansia, insonnia, convulsioni. Ma in chi ha più di 65 anni, aumentano il rischio di delirio di 3 volte. E se usate prima di un ricovero in terapia intensiva? Il rischio triplica ancora. Inoltre, allungano il delirio di oltre 2 giorni.
- Opioidi: la morfina è un grande rischio. Ma la meperidina? È la peggiore. Il suo metabolita, normeperidina, eccita il sistema nervoso centrale, causando confusione e tremori. Anche l’idromorfone, a dosi equivalenti, ha il 27% in meno di delirio rispetto alla morfina.
- Antibiotici e antipsicotici: ciprofloxacina (un antibiotico) e quetiapina (un antipsicotico) sono stati aggiunti di recente alla lista dei farmaci ad alto rischio. Perché? Perché interferiscono con i recettori del GABA, un altro sistema chiave del cervello.
La FDA ha obbligato nel 2023 a mettere avvertenze più forti su queste etichette. Ma molti medici e pazienti non le leggono. E i farmaci da banco? Sono i più pericolosi perché nessuno li considera “medicinali seri”.
Chi è più a rischio?
Non tutti gli anziani reagiscono allo stesso modo. Il rischio sale con:
- Età avanzata: chi ha più di 85 anni ha un rischio 2,3 volte più alto di chi ne ha 65-74.
- Demenza preesistente: chi ha già Alzheimer o demenza va incontro a un delirio che dura in media 8,2 giorni - quasi il doppio rispetto a chi ha il cervello sano.
- Polypharmacy: prendere 5 o più farmaci contemporaneamente. Ogni farmaco in più aumenta il rischio. Non è solo la quantità: è la combinazione. Due farmaci che da soli sono sicuri, insieme possono scatenare il delirio.
- Malattie acute: un’infezione urinaria, una polmonite, un calo di sodio o di calcio. Questi eventi fanno da “scintilla” quando c’è già un carico farmacologico pesante.
Un’indagine del 2020 ha mostrato che l’89% dei caregiver ha visto un cambiamento improvviso nel loro caro entro 48 ore dall’inizio di un nuovo farmaco. Non è coincidenza. È un segnale chiaro.
Perché è così difficile da riconoscere?
Perché i sintomi somigliano a tante altre cose:
- La depressione (apatico = triste)
- La demenza (confuso = peggiorato)
- La stanchezza (lento = vecchio)
Eppure, il delirio è un’emergenza medica. I pazienti con delirio hanno un rischio doppio di morte rispetto a chi non ne ha. Restano in ospedale 8 giorni in più. E dopo la dimissione, recuperano meno mobilità, meno memoria, meno indipendenza. A 6 mesi, il 40% non torna più alla vita di prima.
Inoltre, solo il 35% del personale ospedaliero riconosce correttamente il delirio ipocinetico. Il resto lo pensa “solo un po’ confuso”. E così, il 70% dei casi non viene diagnosticato. E trattato.
Come si previene?
Qui sta la buona notizia: il delirio indotto dai farmaci è prevenibile. E spesso, basta una cosa sola: controllare i farmaci.
1. Fai un audit completo dei farmaci
Usa lo strumento Anticholinergic Cognitive Burden Scale (ACB). Se il punteggio è 3 o più, il rischio di delirio sale del 67%. Elimina i farmaci non necessari. Sostituisci la diphenhydramine con la loratadina. Cambia l’amitriptyline con un antidepressivo senza effetto anticolinergico. Il 34,7% degli anziani prende farmaci inappropriati - e il 26% di questi casi può essere evitato con il criterio STOPP/START.
2. Evita le benzodiazepine, a meno che non siano indispensabili
Sono utili solo per: crisi epilettiche, disintossicazione da alcol, o cure palliative. Mai per l’insonnia o l’ansia. Se devi usarle, scegli la lorazepam (agisce in poche ore, non rimane nel corpo). Mai la diazepam (dura giorni).
3. Usa alternative non farmacologiche per il dolore
L’uso di paracetamolo, calore, fisioterapia, e tecniche di rilassamento riduce il bisogno di oppioidi del 37%. Meno oppioidi = meno delirio.
4. Tieni traccia delle variazioni
Se un anziano inizia a confondersi dopo un nuovo farmaco, non aspettare. Chiedi: “Quando è iniziato? Quali farmaci sono stati aggiunti negli ultimi 3 giorni?” Il delirio da anticolinergici può apparire in 3-7 giorni. Da benzodiazepine, in 24-72 ore. Sii rapido.
5. Usa lo strumento CAM (Confusion Assessment Method)
È un test semplice, fatto in 2 minuti. Lo usano i migliori ospedali. Quelli che lo applicano hanno il 32% in meno di delirio. E non serve un neurologo: lo può fare un infermiere, un operatore socio-sanitario, anche un familiare.
Il futuro: tecnologia e prevenzione
Adesso, alcuni ospedali usano algoritmi di intelligenza artificiale che analizzano il profilo farmacologico del paziente e stimano il rischio di delirio con l’84% di precisione. La National Institute on Aging ha investito 12,5 milioni di dollari per integrare questi sistemi nei cartelli elettronici. E nel 2023, la FDA ha obbligato i produttori a mettere avvertenze più chiare su tutti i farmaci anticolinergici.
Ma la vera rivoluzione non è nella tecnologia. È nella cultura. È quando un medico chiede: “Ha preso qualcosa di nuovo negli ultimi giorni?”, e non si limita a “Ha la pressione alta?”
Cosa puoi fare tu
Se hai un genitore, un nonno, un parente anziano che prende farmaci:
- Chiedi al medico: “Quali di questi farmaci hanno effetto anticolinergico?”
- Controlla le etichette: cerca “antistaminico”, “per la vescica”, “per il sonno”, “per l’ansia”.
- Non lasciare mai un farmaco da banco in casa senza sapere cosa contiene.
- Se vedi un cambiamento improvviso: agitazione, silenzio, confusione - chiama il medico subito.
- Chiedi se è possibile ridurre il numero di farmaci. Spesso, ne basta uno su tre.
Il delirio non è inevitabile. Non è “la vecchiaia che avanza”. È un errore medico. E come ogni errore, può essere corretto - se lo riconosci in tempo.
Il delirio indotto dai farmaci è reversibile?
Sì, spesso lo è. Se si identifica la causa farmacologica e si interrompe o si sostituisce il farmaco responsabile, i sintomi possono migliorare in 24-72 ore. Ma se si continua a somministrare il farmaco, il delirio può peggiorare, portare a danni cerebrali permanenti o alla morte. La chiave è il riconoscimento precoce.
Perché i farmaci da banco sono pericolosi per gli anziani?
Perché sono considerati “sicuri” e vengono usati senza controllo medico. Farmaci come la diphenhydramine (Benadryl) o la prometazina (per il mal di mare) hanno un forte effetto anticolinergico. In un giovane, passano inosservati. In un anziano, bloccano l’acetilcolina e causano confusione, secchezza della bocca, ritenzione urinaria e persino cadute. Il 43% degli anziani in ospedale assume almeno un farmaco da banco ad alto rischio.
Cosa significa “carico anticolinergico”?
È una misura che somma l’effetto anticolinergico di tutti i farmaci che una persona assume. Ogni farmaco ha un punteggio da 0 a 3: 0 = nessun effetto, 1 = lieve, 2 = moderato, 3 = forte. Se il totale è 3 o più, il rischio di delirio aumenta del 67%. È un indicatore più affidabile di qualsiasi altro per prevedere il delirio negli anziani.
Perché i farmaci per la vescica sono così pericolosi?
Farmaci come l’oxybutynin e la tolterodina sono potenti anticolinergici. Sono prescritti per la vescica iperattiva, ma non sono mai stati testati su anziani con demenza o rischio di delirio. In molti casi, il problema della vescica si risolve con esercizi, orari fissi o cateteri temporanei. I farmaci sono la soluzione più semplice, ma non la più sicura. Il loro uso è stato ridotto del 40% in ospedali che applicano i criteri Beers 2023.
Cosa posso fare se sospetto che un mio caro abbia un delirio?
Fai tre cose: 1) Prendi nota di quando è iniziato e cosa è cambiato (nuovi farmaci? infezione? cambiamento di sonno?). 2) Porta la lista completa dei farmaci (compresi quelli da banco) al medico. 3) Chiedi esplicitamente: “Può essere un delirio indotto dai farmaci?”. Non aspettare che sia “peggio”. Il delirio peggiora in poche ore. Agisci subito.
Anna Kłosowska
3.03.2026Questo articolo è un capolavoro. Finalmente qualcuno ha il coraggio di dire la verità: i farmaci da banco sono armi nascoste. La diphenhydramine è un veleno lento, e nessuno lo sa. Ho visto mia nonna diventare una persona diversa dopo una settimana di Benadryl per il raffreddore. Non era depressione. Era avvelenamento farmacologico. E nessuno lo ha capito fino a quando non ha smesso di parlare per tre giorni.
Marco Antonio Sabino
3.03.2026Ho lavorato in un ospedale per 18 anni e posso dirti una cosa: il delirio ipocinetico è l'ombra che nessuno vuole vedere. Sembra solo che il nonno sia stanco. Invece è in coma farmacologico. Una volta ho avuto un paziente che ha smesso di camminare dopo aver preso un antistaminico per l'allergia. Tre giorni dopo, l'hanno dimesso. Tre settimane dopo, era morto. Non è un caso. È un sistema che fallisce. E noi ci abituiamo.
santo edo saputra
4.03.2026La vera emergenza non è il delirio. È la nostra cecità culturale verso la vecchiaia come malattia. Noi trattiamo l'anziano come un oggetto da gestire, non come un soggetto da ascoltare. Se un giovane prende un antistaminico e si addormenta, lo chiamiamo ‘effetto collaterale’. Se un anziano diventa silenzioso, lo chiamiamo ‘cambiamento fisiologico’. Questa è la malattia più grave: la mancanza di empatia sistemica. E non si cura con nuovi protocolli, ma con una rivoluzione etica.
Federico Lolli
6.03.2026Ho chiamato il mio medico ieri dopo aver letto questo. Gli ho detto: ‘Mio padre prende 7 farmaci. Quanti sono davvero necessari?’ Ha esitato. Poi ha detto: ‘Facciamo un audit’. Non l'ho mai visto così serio. Ha spento il computer, ha preso un foglio e ha scritto a mano la lista. È stata la prima volta che ho sentito un medico dire: ‘Forse ho sbagliato’.
Umberto Romagnoli
7.03.2026Se hai un parente anziano, fai questo: prendi tutti i farmaci, anche quelli da banco, e mettili in un sacchetto. Portali dal farmacista. Lui ti dice cosa è pericoloso. Non chiedere al medico, chiedi al farmacista. Lui non ha lo stress di 20 pazienti all'ora. Lui vede i farmaci da solo. E sa cosa combina.
provenza campestre I
8.03.2026Questo articolo è un'arma di distruzione di massa per l'industria farmaceutica. Chi lo ha scritto? Un medico o un ex dipendente di Pfizer? Scommetto che hanno già cercato di censurarlo. Eppure è vero. E la verità fa più paura di qualsiasi delirio. Loro non vogliono che sappiamo che il sonno che comprano al supermercato è un veleno. Perché se lo sappiamo, smettiamo di comprare.
Andrea Regudo
9.03.2026La verità? Il delirio non è un effetto collaterale. È un esperimento. E gli anziani sono i cavie. Guarda i dati: più farmaci, più ricoveri, più costi. Ma chi paga? Noi. Chi ci guadagna? Le multinazionali. E chi non parla? I medici che prendono soldi per prescrivere. Non è un errore. È un piano. E noi siamo i giocatori. Non ci sono più vittime. Ci sono complici.
vincenzo de lucia
10.03.2026Il CAM? Lo uso con mia madre ogni mattina. Due minuti. Chiedo: ‘Dove sei? Chi sono io? Cos’è oggi?’ Se risponde male, controllo i farmaci. Funziona. Nessun neurologo, nessun esame. Solo attenzione. E se qualcuno ti dice che è ‘solo la vecchiaia’, ridi e vai via. Non è vecchiaia. È ignoranza.
Serina Mostarda
11.03.2026ho letto questo e ho pianto. mia nonna ha avuto un delirio dopo un farmaco per il sonno. l'abbiamo pensato depressione. non sapevamo. ora ogni farmaco che prende lo controlliamo con il farmacista. è una piccola battaglia, ma la facciamo. grazie per averlo scritto.
Giorgia Locati
11.03.2026La cosa più triste? Quando un medico ti dice: ‘Ma è un anziano, cosa ti aspetti?’ E tu capisci che non stai parlando con un professionista. Stai parlando con un funzionario di un sistema che ha rinunciato a curare per risparmiare. Il delirio non è una malattia. È il grido di un sistema che ha smesso di ascoltare. E noi? Siamo diventati bravi a fingere di non sentire.